Sarampo em São Paulo e seus sintomas

Sarampo em São Paulo e seus sintomas Como vocês sabem, atualmente a cidade de São Paulo enfrenta um aumento expressivo dos casos de sarampo, colocando em alerta toda a população. O sarampo é uma doença viral aguda, altamente contagiosa, que cursa com febre, tosse, coriza, conjuntivite. Era até pouco tempo uma doença que pensávamos estar […]
Você já ouviu falar do chip da beleza?

Na verdade estamos falando de um implante hormonal, que tem como efeitos colaterais o aumento de massa magra e a diminuição da gordura corporal Não é de hoje que as terapias hormonais são um sucesso e realmente efetivas para a saúde das mulheres. Desde a década de 70, e estamos falando do século passado, a […]
Vitaminas na gravidez – parte II

A preocupação com a nutrição e com a dieta adequada acompanha o ser humano! Em todas as fases da vida, da infância à velhice, ocorre a preocupação do que comer, em que quantidade, com qual frequência, etc. Durante a gravidez não é diferente. Eu diria até que este é um momento tão especial, que mulheres […]
Vitaminas na gravidez – parte I

Vitaminas na gravidez. O que são vitaminas e qual a sua importância ? As vitaminas são substâncias que em geral, o organismo não tem condições de produzir. Antes de começarmos a discussão deste tema, antigo mas até hoje em dia polêmico, repleto de dúvidas e contradições, acredito que precisamos definir alguns conceitos relativos às vitaminas. […]
Exames não tem relação com a doença investigada.

Exames não tem relação com a doença investigada. De uns anos para cá, tenho recebido no consultório cada vez mais pacientes que chegam com grande número de exames numa pasta, na maioria das vezes muito assustadas, em busca não mais de uma segunda, mas muitas vezes terceira ou quarta opinião. Até aí sem problemas! Mas […]
Outubro Rosa e o alerta ao câncer de mama.

O mês de outubro tornou-se uma referência para nos lembrar da importância da mamografia no rastreamento do câncer de mama. Vale lembrar que são 50.000 novos casos por ano e quase 10.000 mortes anuais no Brasil. São muitas mulheres jovens, algumas ainda em idade reprodutiva, com muita disposição e muito ainda a desfrutar com sua […]
Menopausa

Nos últimos anos o interesse sobre assuntos ligados à menopausa, que sempre foi grande, cresceu ainda mais. Com o aumento da expectativa de vida, as mulheres passaram a experimentar mais este fenômeno natural, e passaram também a demandar melhorias em sua qualidade de vida, buscando aliviar alguns sintomas próprios deste período. Mais estudos científicos foram […]
Tromboembolismo
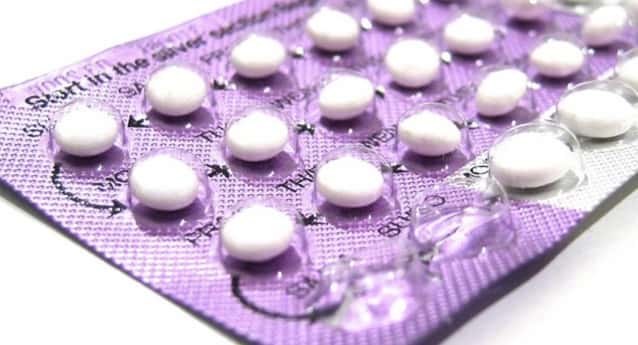
Muito se tem escrito e compartilhado na Internet sobre a associação entre o uso de anticoncepcionais e tromboembolismo venoso (TEV). As pacientes, assustadas com as histórias, têm chegado muitas vezes em pânico no consultório. Daí a importância do resumo que farei abaixo. A pílula anticoncepcional é o método contraceptivo mais utilizado no mundo. Além da […]
Atividade física na gravidez: o que é e como praticar!

Atividade física na gravidez: o que é e como praticar! Acompanho muitas gestantes durante o pré-natal na minha prática diária. E uma das dúvidas mais comuns, e quantas dúvidas surgem durante o pré-natal, está relacionada à prática de atividades físicas neste período. De maneira geral, os benefícios da atividade física regular, na gestante ou não, […]
Reprodução Assistida
Reprodução Assistida Casais não conseguem engravidar! São cada vez mais comuns os casos de casais que, mesmo depois de anos sem utilizar os métodos contraceptivos, não conseguem engravidar. Seja por problemas de fertilidade masculina ou feminina, a Organização Mundial da Saúde (OMS) afirmar que este número varia entre 8% e 15% no Brasil. E para […]

